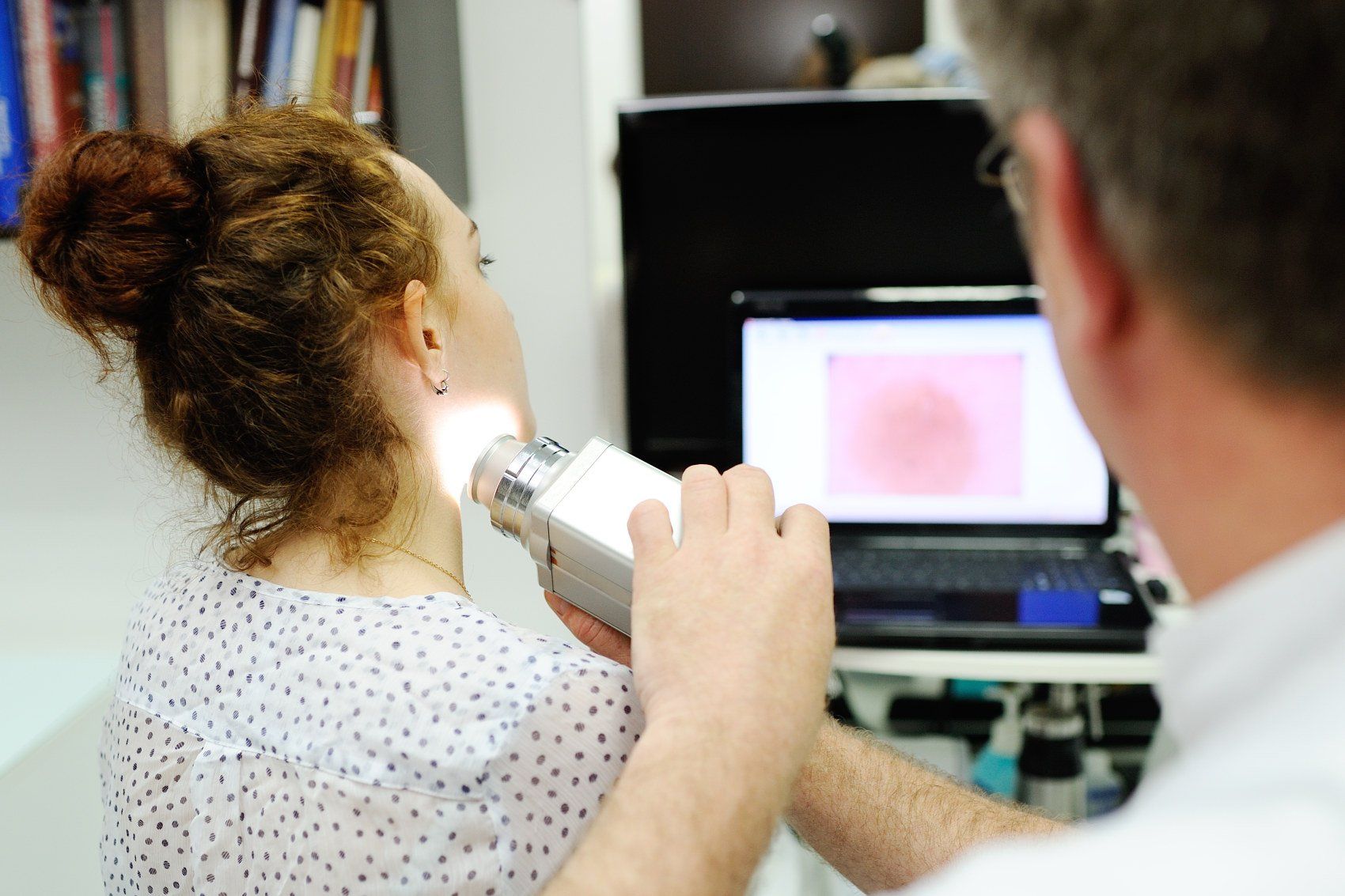
Blog Layout
¿LOS PROBLEMAS MÁS COMUNES Y MOLESTOS DE LA PIEL?
Dr. Francisco San Martin T. • 18 de septiembre de 2019
¿LOS PROBLEMAS MÁS COMUNES Y MOLESTOS DE LA PIEL?

La piel es el órgano más extenso y visible del organismo. Constituye nuestra barrera defensiva frente al mundo exterior y posiblemente por esto, sea uno de los más susceptibles a padecer enfermedades. Pueden producir síntomas muy molestos que afectan significativamente la calidad de vida de los pacientes, y algunas pueden ser graves.
1
Verrugas vulgares
Se adquieren por contagio del Virus Papiloma Humano (VPH). Pueden presentarse en cualquier parte de la piel y mucosas, de hombres y mujeres de cualquier edad. No hay forma de prevenir esta infección, salvo no tocar lesiones de otras personas. Se deben tratar lo antes posible, para evitar la proliferación de lesiones y el contagio a otras personas. El método de tratamiento va a depender de la ubicación y del tamaño de las lesiones. La mayoría de veces requieren tratarse varias veces hasta que dejen de formarse.
2 Molusco contagioso
Se trata de una infección muy contagiosa producida por un Poxvirus que se manifiesta en forma de pequeñas pápulas brillantes color piel. Especialmente común entre niños y más extensa en niños con dermatitis atópica. Y entre adultos por contacto sexual. El tratamiento es la destrucción de las lesiones utilizando métodos que no sean agresivos como inmunomoduladores o nitrógeno líquido.
3Pie de atleta o Tinea pedis
Es la forma más común de infección cutánea producida por hongos. Produce lesiones blanquecinas maceradas con grietas y descamación a nivel interdigital a veces con mucha picazón. Se puede prevenir evitando la humedad en los pies, secándose bien y usando talco. Se trata con medicamentos tópicos y a veces también antimicóticos orales.
4Urticaria aguda
Se caracteriza por la aparición repentina de picazón y ronchas grandes transitorias, que permanecen en la piel menos de 24 horas. Entre sus causas conocidas más frecuentes, destacan las alergias alimenticias, alergias medicamentosas, parásitos intestinales, y las hay sin causa aparente o idiopáticas. Sólo se puede prevenir si se llega a descubrir el desencadenante, esto no siempre es posible. La primera línea de tratamiento son los antihistaminicos.
5Dermatitis o Eczemas
Son inflamaciones superficiales con enrojecimiento y descamación de la piel debida a causas muy diversas. Alérgicas como la dermatitis de contacto, dermatitis irritativa. Dermatitis Seborreica, en zonas de mayor concentración de glándulas sebáceas, cara, retroauricular, cuero cabelludo centro del tórax. Dermatitis de la zona del pañal en bebes y adultos mayores. Dermatitis atópica, piel hipersensible, mayormente en la infancia. Cada una con un tratamiento específico. Lo que tienen en común es que se debe evitar el uso de jabones, limpieza excesiva y extremos de temperatura.
6Acné
Trastorno muy frecuente en adolescentes (acné vulgar) y mujeres de mediana edad debido a cambios hormonales (acné tardío de la mujer adulta). Puede haber muy pocas lesiones y ser leve, hasta múltiples lesiones severas y dolorosas que dejan cicatrices profundas. Puede afectar tanto la cara como la parte alta del tórax. El tratamiento depende de la severidad y extensión y se usan limpiadores específicos para el acné, tratamientos tópicos y orales. El tipo de acné, la severidad y el tiempo que va a tenerlo dependen mucho de los antecedentes genéticos del paciente.
7Acné Rosácea
Es otro tipo de acné distinto al vulgar, ya que no es de causa hormonal, hasta el momento no se conoce su origen, sólo se sabe el mecanismo de formación de las lesiones. Se produce una vasodilatación de capilares faciales inicialmente intermitente, luego constante y una inflamación de las glándulas sebaceas, con mucha sensibilidad de la superficie cutánea. Suele manifestarse en forma de flushing (enrojecimiento transitorio), cuperosis (enrojecimiento permanente) y lesiones inflamatorias en las mejillas, la frente o el mentón. La padecen hombres y mujeres, con predominio de mujeres. Aunque no tiene tratamiento curativo, se puede mantener bajo control con medicinas tópicas y orales y especialmente evitando los desencadenantes bien conocidos como son, el sol, los licores, en especial el vino tinto, los picantesy los alimentos y bebidas muy calientes.
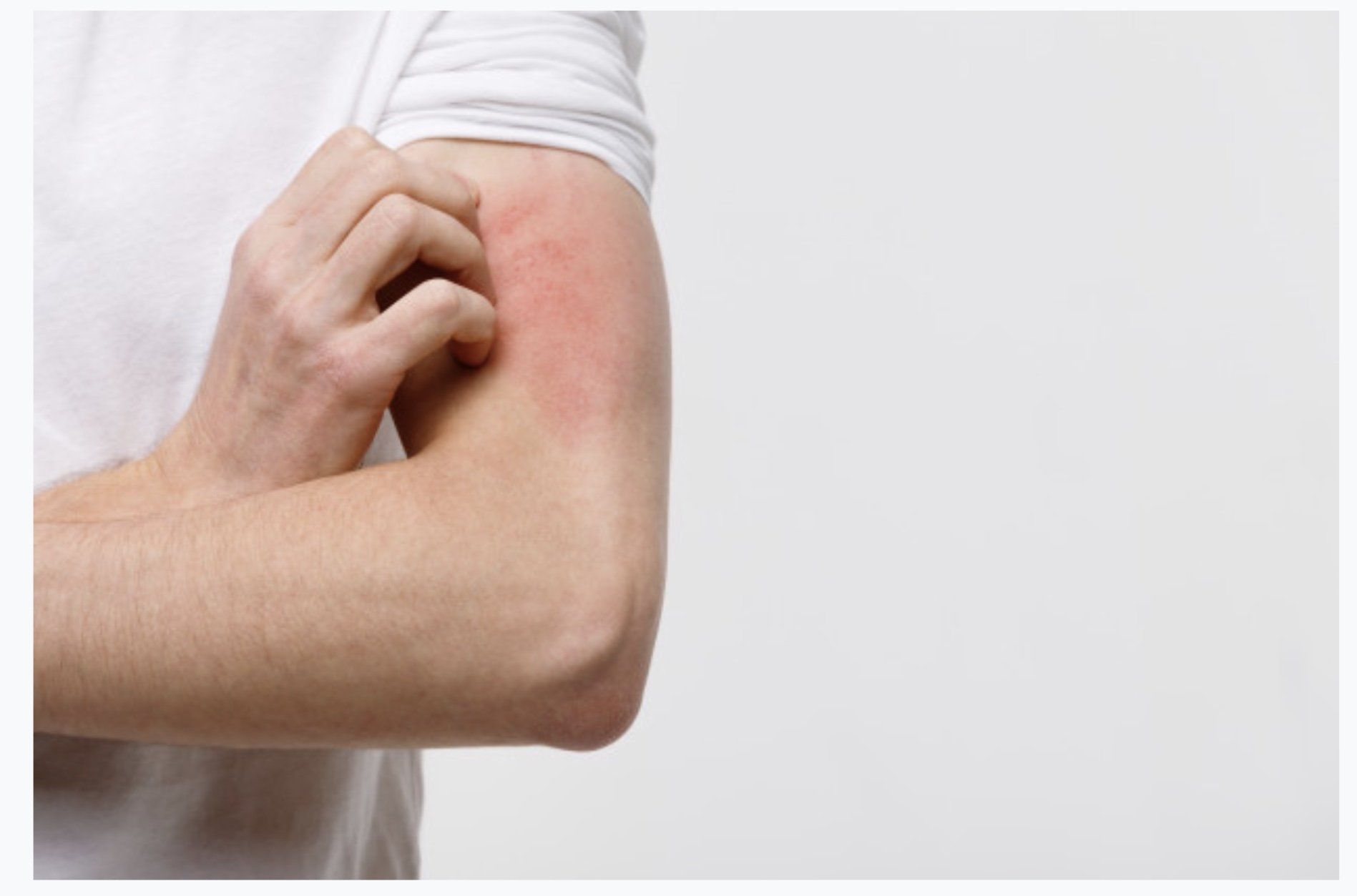
por Dr. Francisco San Martin T.
•
19 de abril de 2020
Primero hay que entender que las alergias se desencadenan por una respuesta inmune del organismo. Las más comunes son el eczema de contacto, las urticarias y la dermatitis atópica. No todas son necesariamente desencadenadas por una respuesta alérgica o inmunológica a un agente externo. Sin embargo, el efecto final es el mismo, se activa el sistema inmune con la consecuente inflamación. Por ejemplo, las urticarias se comportan mayormente como una alergia sin realmente serlo. En estas se liberan histamina exactamente igual que sucede en una reacción alérgica, y aunque en ocasiones es una verdadera alergia (medicamentos, alimentos, etc) la mayoría de las veces no lo son. Hoy está muy de moda realizar pruebas de alergias y muchas veces si se realiza una buena historia clínica no son necesarias. Es relativo ya que depende del ambiente en el que se mueva el paciente: hobbies, trabajo, productos que utiliza, eso le otorga mucha relevancia a elaborar una adecuada historia clínica. Sin embargo, la mayor causa de eczema alérgico de contacto son los conservantes y perfumes contenidos en productos de uso cotidiano como cremas hidratantes, limpiadores, champús, maquillajes, etc. (isotiazolinonas). Estoy encontrando casos de alergia a acrilatos contenidos en uñas permanentes o semi-permanentes, en usuarias, así como en personal que lo aplica. Además, este tipo de eczemas alérgicos en muchas personas se manifiestan en las manos, como en la cara o los párpados, al llevarnos las manos a ellos, por lo que los pacientes no lo sospechan. ¿Cuáles son las sustancias que ocasionan eczemas alérgicos con mayor frecuencia? Es relativo ya que depende del ambiente en el que se mueva el paciente: hobbies, trabajo, productos que utiliza, eso le otorga mucha relevancia a elaborar una adecuada historia clínica. Sin embargo, la mayor causa de eczema alérgico de contacto son los conservantes y perfumes contenidos en productos de uso cotidiano como cremas hidratantes, limpiadores, champús, maquillajes, etc. (isotiazolinonas). Estoy encontrando casos de alergia a acrilatos contenidos en uñas permanentes o semi-permanentes, en usuarias, así como en personal que lo aplica. Además, este tipo de eczemas alérgicos en muchas personas se manifiestan en las manos, como en la cara o los párpados, al llevarnos las manos a ellos, por lo que los pacientes no lo sospechan. CREENCIAS ERRÓNEAS EN ALERGIA CUTÁNEA 1 Si un producto, sustancia o medicamento lo he utilizado muchas veces, no me puede ocasionar alergia. Falso. Uno no nace con las alergias, sino que van apareciendo a lo largo de la vida y uno puede hacerse alérgico en cualquier momento. 2 ¿Ante una picazón siempre hay que realizar pruebas alérgicas? Falso. Lo importante es tratar la dolencia. La mayoria de las urticarias no son de orígen alérgico. Algunas veces se identifica claramente el producto y otras veces ni siquiera es relevante porque hay muchas posibilidades y el esfuerzo y dinero no lo justifica. 3 Llevo meses con una picazón intensa, voy a realizarme unas pruebas alérgicas para ver si soy alérgico a algo. Falso. La picazón es un síntoma de muchas dermatosis e incluso de enfermedades internas o de situaciones de estrés. Las pruebas alérgicas deben ir dirigidas, pues sino la utilidad y rentabilidad son mínimas. Además, hay muchos tipos de pruebas alérgicas y diversas dermatosis pueden requerir pruebas distintas. 4 Si no utilizo las sustancias a las que soy alérgico, la alergia se curará. Falso. Lamentablemente, él que es alérgico lo es para toda la vida. Es cierto que algunas alergias pueden atenuarse con el tiempo. Si el paciente no se expone a la sustancia alérgica no se desencadenan los síntomas, pero estos volverían al re-exponerse. Además, que en el tiempo pueden volverse alérgicos a más sustancias. 5 Hay determinadas sustancias que es imposible que produzcan una reacción alérgica. Falso. Hay sustancias con alto poder sensibilizante, como por ejemplo ciertos acrilatos y otras que es muy raro que produzcan una reacción alérgica. Pero cualquier sustancia es capaz de desencadenar una reacción alérgica en un sujeto predispuesto. 6 Un paciente con dermatitis atópica debe hacer una dieta libre de alérgenos. Falso. Aunque los pacientes con dermatitis atópica están más predispuestos a desarrollar alergias, no deben evitarse alimentos a menos que se haya confirmado una alergia alimentaria y siempre controlado por un especialista. 7 Un paciente con dermatitis atópica debe hacer una dieta libre de alérgenos. Falso. Las toxinas botulínicas y sustancias de relleno (como el ácido hialurónico) de marcas de prestigio, son escasamente sensibilizantes, por lo que no es necesario realizar estudio alergológico previo. Sin embargo, sí me ha tocado ver pacientes, que vienen luego de colocarse toxinas o rellenos en lugares donde no es importante la calidad/pureza del producto que si han desarrollado reacciones alérgicas. Ustedes pacientes están en su derecho a preguntar por las marcas a utilizar, así como fechas de vencimiento. 8 Una prueba alérgica positiva a una sustancia la identifica como responsable de mi dermatitis. Falso. Un paciente puede ser alérgico a un alérgeno y no por ello esa sustancia es la responsable de su enfermedad. Siempre hay que hacer una adecuada correlación entre las pruebas complementarias y las manifestaciones clínicas del paciente. 9 Con un simple análisis de sangre o con unos “pinchitos” en el brazo puedo determinar el responsable en un eczema alérgico de contacto. Falso. La manera de determinar el alérgeno responsable en un eczema alérgico de contacto es la realización de pruebas epicutáneas. Consisten en la aplicación de las sustancias sospechosas en una dilución y condiciones adecuadas. En estas pruebas el paciente debe acudir 3 veces en una semana al centro médico, y deben ser dirigidas y realizadas por personal con experiencia en las mismas.
© 2025
Derma San Martin- RUC 10078211852 | Realizado por WSI - Dinámica Digital
© 2025
Derma San Martin- RUC 10078211852
Realizado por WSI - Dinámica Digital